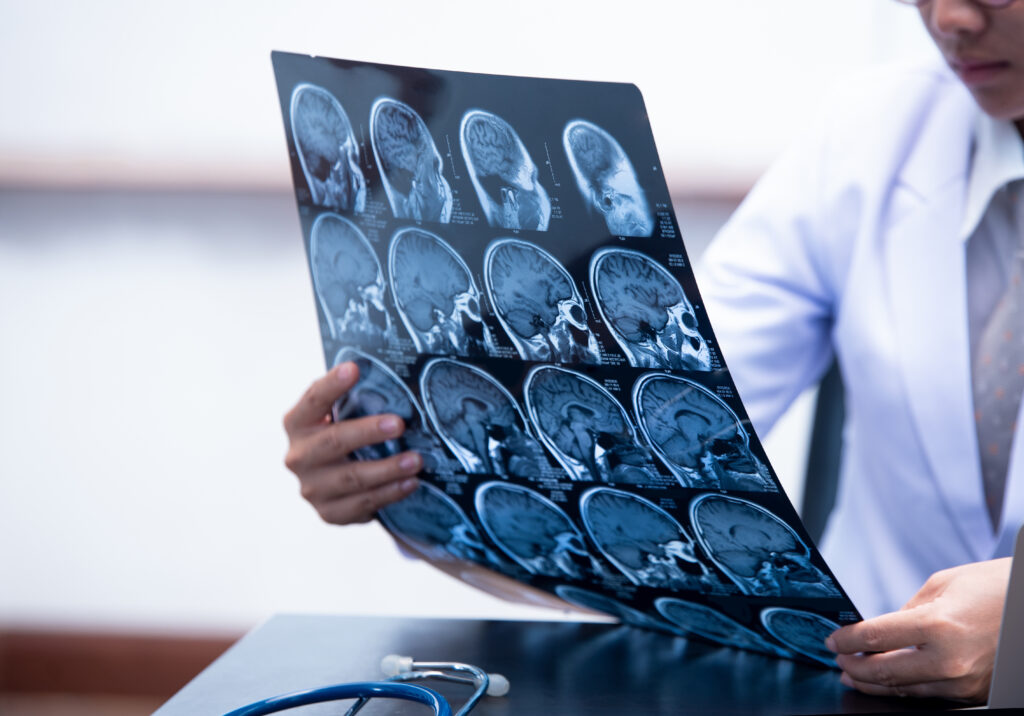
Les AVC ischémiques découlent d’un caillot obstruant une artère irriguant le cerveau. Ils concernent 80% des personnes admises à l’hôpital à la suite d’un AVC. Les premières heures à partir de l’apparition des symptômes sont déterminantes pour initier un traitement et limiter le risque d’invalidité et de mortalité, est-il expliqué dans un communiqué.
Pourtant, des lacunes dans l’organisation du parcours de soins au niveau national persistent, ainsi qu’un manque de suivi systématique d’indicateurs importants, à l’instar des délais critiques d’intervention.
Ces délais critiques pour accéder à une imagerie cérébrale, à une thrombolyse (traitement administré par voie intraveineuse pour dissoudre le caillot) ou à une thrombectomie (extraction du caillot directement dans l’artère cérébrale touchée) restent en effet variables et perfectibles pour certains hôpitaux.
En outre, les indicateurs de prise en charge ne sont pas enregistrés de manière systématique, sont mis à disposition du public de manière inégale selon les régions, et ne sont pas analysés au niveau national, ce qui rend la comparaison entre hôpitaux difficile, remarque l’Unité audit des hôpitaux.
Selon l’hôpital dans lequel il est admis, le patient ne dispose par ailleurs pas des mêmes chances de traitement au-delà de 4,5 heures après l’apparition des premiers symptômes neurologiques.
L’audit note toutefois une amélioration du recours rapide aux traitements par thrombolyse et thrombectomie. Le taux de thrombolyses est passé de 17% en 2021-2022 à 18,8% en 2024, et se rapproche ainsi des meilleurs résultats observés en Europe. Le taux de thrombectomies est, lui, passé de 7,2% en 2021-2022 à 9,5% en 2024, correspondant aussi aux meilleurs résultats.
Ces constats mettent en lumière la nécessité urgente d’une harmonisation nationale et d’un suivi systématique des performances pour garantir à la patientèle un accès équitable à des soins de haute qualité.
L’audit s’appuie sur des données nationales 2021-2022 et les réponses aux questionnaires en ligne de 96 hôpitaux concernés en 2025. Il est le fruit d’une collaboration entre l’Institut national d’assurance maladie-invalidité (Inami) et le Service public fédéral Santé publique.